Кератоэктазии: причины и лечение
Кератэктазии (кератоэктазии) – это группа прогрессирующих заболеваний роговицы глаза, которые имеют различный генез, влияют на нарушение специфичности роговицы. Роговица истончается, растягивается, выпячивается в виде конуса; чем дальше заходит патологический процесс, тем больше проявляется симптомов заболевания: значительно снижается острота зрения, роговица глаза мутнеет, на ней появляются рубцы, развивается высокая степень астигматизма, наступает непереносимость контактной коррекции.
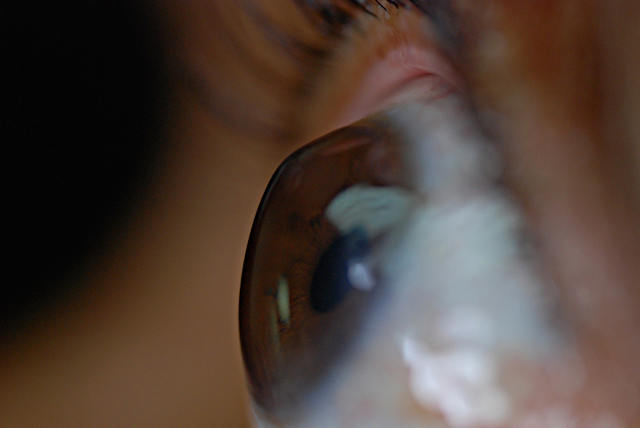
Существует два типа кератэктазии: первичная и вторичная. Первичная кератэктазия включает кератоглобус, кератоконус, периферическую прозрачную дегенерацию роговицы глаза.
Вторичная кератэктазия формируется после травмы глаза, сквозной кератопластики, после операции LASIK, ФРК и др. Если причиной послужило медицинское вмешательство, то говорят о ятрогенной кератоэктазии. Наиболее часто встречается первичная форма заболевания – кератоконус. Несмотря на то, что исследования кератоконуса продолжаются уже более 260 лет, этиология заболевания до сих пор неизвестна.
Этиология (причины) кератэктазий
Исследования Национального Фонда Кератоконуса США показали, что причинами, провоцирующими развитие заболевания, могут быть:
- Заболевания эндокринной системы.
- Наследственная предрасположенность.
- Тяжелая экологическая обстановка.
Существует много теорий о влиянии определенных факторов на развитие заболевания: иммунологическая, аллергическая, обменная, наследственная, иммуногенетическая, вирусная и другие теории. Многие исследователи говорят о влиянии сразу нескольких факторов.
Исследования, проведенные в 1912, 1927, 1962 годах, указывают на эндокринную причину развития кератоконуса. Были выявлены различные нарушения в работе эндокринных желез, дисфункция желез внутренней секреции. Описаны определенные нарушения при кератоконусе в работе эндокринной системы:
- Нарушение функции гипофизарно-диэнцефальной системы.
- Гипотиреоидизм.
- Патология тимуса.
- Гипертиреоидизм.
- Адипозо-генитальная недостаточность.
- Снижение секреции 17-кетостероидов.
Гипотеза развития кератоконуса из-за нарушения обменных процессов была выдвинута в 1972 году (обмен ферментов) и в 1984 году. Было выдвинуто предположение, что на развитие заболевания влияет снижение или отсутствие фермента глюкозо-6-фосфатдегидрогеназы в строме роговицы глаза, в клетках эндотелия. С нарушением окисления глюкозы авторы связывают причину развития болезни.
Некоторые исследователи проводят параллель между развитием кератоконуса и повышенной экспрессией рецепторов интерлейкина-1. Повышение экспрессии приводит к снижению синтетической активности кератоцитов, происходит замедление процессов в строме роговицы, роговица начинает истончаться. Отдельные авторы считают, что на развитие заболевания также влияет интерлейкин-6.
Было доказано, что кератоконусу очень часто сопутствуют атопические заболевания. В основе всех атопических заболеваний всегда находится аллергическая реакция. Авторы предполагают, что за развитие кератоконуса ответственен определенный HLA-антиген. Так получила свое развитие аллергическая теория.
Считается, что большое влияние на развитие кератоконуса оказывают механические травмы глаза. К причинам таких травм относится привычка тереть глаза руками, ношение жестких контактных линз, механические повреждения глаза под воздействием определенных внешних факторов.
Наследственная предрасположенность (генетическая теория) получила самое широкое распространение. Исследователями было замечено частое сочетание кератоконуса с различными наследственными заболеваниями. Кератоконусу нередко сопутствуют следующие нарушения:
- Синдром Дауна.
- Синдром Марфана.
- Синдром Крузона.
- Синдром Лобштейна-Ван-дер-Хеве (голубые склеры).
- Амавроз Лебера.
- Болезнь Элерса-Данлоса.
- Пигментная дегенерация сетчатки глаза.
- Гранулярная дистрофия роговицы.
- Гемофилия.
- Пролапс митрального клапана.
- Аллергические заболевания.
Большая часть пациентов с кератоконусом имеют патологию соединительной ткани. Исследователи из США установили, что наиболее часто встречается наследование заболевания по аутосомно-доминантному типу, реже тип наследования аутосомно-рецессивный. Был найден тип наследования, сцепленный с полом ребенка. Ученые предполагают, что ген, ответственный за развитие кератоконуса – это ген, кодирующий коллаген IV типа COL6A1cDNA.
Ятрогенная кератэктазия (после лазерной коррекции зрения)
Была обнаружена связь между проводимыми рефракционными операциями на роговице и увеличением развития вторичного кератоконуса. ЛАСИК, Фемто-ЛАСИК и ФРК (рефракционные операции на роговице) часто дают такое осложнение. Современные методики (ReLEx SMILE), которые меньше изменяют биомеханику рогвоицы - практически не приводят к развитию указанного осложнения.
Кроме того, появление ятрогенных кератоэктазий связывают с недостаточной оснащенностью клиник необходимым инновационным оборудованием для диагностики, позволяющим на ранней стадии выявить кератоконус, с анатомическими особенностями строения роговицы у некоторых пациентов, с неправильными техническими расчетами и погрешностями при проведении операции лазером, другими причинами. Доказано, что вторичный кератоконус может развиться при глубокой абляции (после лечения слой стромы роговицы истончается) даже на здоровой роговице. Выявление большого количества вторичных эктазий также связывают с инновациями в области медицинского диагностического оборудования, повышением внимания современного человека к своему здоровью.
Патогенез кератэктазий
Во многом правильная тактика лечения кератэктазий зависит от знания патогенеза болезни. Существует ряд факторов, которые приводят к развитию дистрофического процесса:
- Апоптоз кератоцитов.
- Повышение уровня ингибиторов протеиназы, лисозомальных ферментов.
- Разрушение коллагена.
- Дегенеративные процессы в эпителии.
Гистоморфологические, гистохимические, биохимические исследования позволили создать схемы патогенеза кератоконуса. В схеме исследователей Титаренко и Пучковской были выделены пять звеньев патогенеза кератоконуса:
- Снижение активности глюкозо-6-фосфатдегидрогеназы, реакция торможения восстановления глутатиона.
- Увеличивается уровень перекисей липидов. Свободно-радикальное окисление липидов относится к интегральным компонентам метаболических процессов. Нарушение скорости таких процессов является неспецифическим показателем повреждений в организме больного, характерным для всех заболеваний.
- Перекиси липидов взаимодействуют с ферментами, белками, мембранами, что приводит к распаду мембранных структур, повреждению белков и ферментов.
- Разрушаются клеточные органеллы, происходит высвобождение гидролитических ферментов.
- Высвобожденные лизосомальные гидролитические ферменты вызывают гибель клетки.
Другие исследования в 1992 году (Затулина, Легких, Копаева) показали, что патологические изменения захватывают не только роговицу глаза, а также склеру, поражая всю наружную соединительнотканную оболочку глаза. Более ранние исследования (1951 г) Рощина утверждают, что началом заболевания следует считать не деструктивные изменения стромы, а нарушение структуры десцеметовой мембраны. Другие ученые считают первичным проявлением изменения боуменовой мембраны и эпителия, а нарушения структуры десцеметовой мембраны относят к более поздним проявлениям заболевания.
Классификация кератоконуса
Общепринятой международной классификации кератэктазий на настоящий момент нет. Классификация кератоконуса разрабатывалась различными исследователями, наиболее распространенной считается классификация кератоконуса AmslerM., которую он дорабатывал в течение многих лет.
В 1992 году была предложена упрощенная классификация кератоконуса (Слонимский Ю.Б.), в которой были выделены определенные стадии: дохирургическая, хирургическая и терминальная. Данная классификация не получила распространения, не показывала полной картины заболевания, оказалась удобной только для хирургов. С ее помощью диагностируются симптомы, которые определяют сроки и возможность хирургического вмешательства.
Наиболее удобной и используемой классификацией кератоконуса является классификация AmslerM. по KrumeichJ 1998 года.
В 1957 году был введен термин «прозрачная краевая дегенерация», который представляет кератэктазию в паралимбальной зоне роговицы, но современной классификации по стадиям данная кератэктазия не имеет. Ошибочно данное нарушение относили к кератоконусам.
Общепринятыми среди ученых и врачей остались понятия «первичные и вторичные кератэктазии», их делят по стадиям, форме заболевания, пахиметрическим и кератотопографическим характеристикам, сильной оси, положении эктазии относительно центра роговицы и другим параметрам. Кератэктазию называют центральной и парацентральной, симметричной и асимметричной, вертикальной, горизонтальной, косой, кератэктазией в виде бабочки, пятна, капли, галстука почки, усов и другими наименованиями. Современная классификация кератэктазии не удовлетворяет ученых, появляются новые теории развития заболевания, инновационные методы исследований помогают получить много новой информации о развитии заболевания, появляются новые нозологии.
Хирургические методы лечения кератэктазий
Кератоэктазии лечат с помощью ИСКП (инстрастромальной кератопластики) с имплантацией ИРС (интрастромальных роговичных сегментов или "колец"), с помощью перекрестного связывания коллагена роговицы, используя кросс-линкинг (рибофлавин) и УФ (ультрафиолетовое излучение). Очень часто после операции пациенту требуется коррекция преломляющей способности глаза, которую проводят с помощью имплантации ИОЛ (факичных интраокулярных линз), ленсэктомии с имплантацией ИОЛ сферо-торического типа, релаксирующей кератотомии - фемтолазерной или ножевой, ФРК (трансэпителиальной фоторефрактивной кератэктомии).
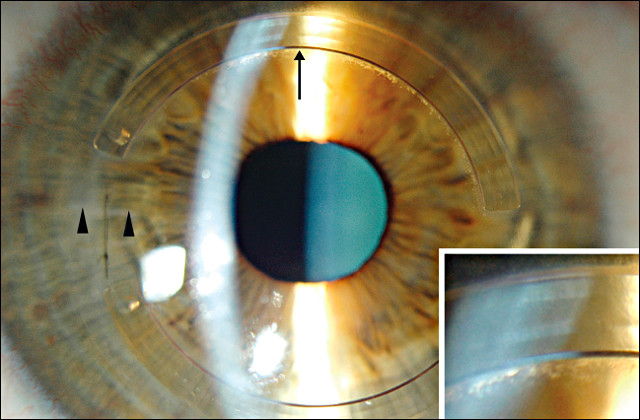
На рисунке изображен глаз после установки интрастромальных роговичных полуколец.
Кератопластика относится к эффективным методам борьбы с кератоконусом. Хирургический метод лечения заболевания помог большому количеству пациентов обрести остроту зрения, социально адаптироваться в обществе. К показаниям к хирургическому вмешательству добавились: посттравматические кератэктазии, прозрачная краевая дегенерация роговицы глаза, кератэктазии после сквозных кератопластик и возникающих после рефракционных операций на роговице (ФРК, ЛАСИК).
Преимущества нашей клиники
Наш офтальмологический центр специализируется на диагностике и эффективном лечении патологии роговицы (первичного кератоконуса, ятрогенных кератоэктазий и т.д.
Мы используем 100% немецкие технологии (методики, оборудование и расходные материалы): кросс-линкинг (в т.ч. трансэпителиальный), послойную (DALK, DMEK, DSAEK) и сквозную кератопластику, установку интрастромальных колец (роговичных сегментов), которые позволяют добиться самого высокого результата даже у сложных пациентов.
Стоимость лечения
С расценками на различные виды хирургического лечения различных видов кератоэктазий Вы можете ознакомиться в нашем разделе ЦЕНЫ.
Операции по пересадке роговицы проводятся всемирноизвестными специалистами, докторами медицинских наук.
Задать уточняющие вопросы и записаться на прием в нашу клинику вы можете онлайн или по телефону в Москве:
Диагностика и хирургическое лечение кератоконуса: +7(495)369-17-15
Подбор жестких склеральных контактных линз: +7(495)369-17-56.
Наши контакты:
Мы работаем на базе "Клиники амбулаторной михрохирургии глаза" и находимся в 2 минутах ходьбы от станции метро "Тимирязевская" (ул. Яблочкова, д.21 к.3 , 2-й этаж):
Присоединяйтесь:
Безналичная оплата






 OK
OK Telegram
Telegram
