Причины возникновения кератоконуса
В наше время существуют различные гипотезы о том, почему возникает кератоконус, однако точные причины и пусковой механизм развития этого заболевания до сих пор остаются не установленными окончательно.
Однако наиболее распространенной является наследственная или генетическая теория. Отмечено частое сочетание кератоконуса с генетическими аномалиями развития и наследственными синдромами: пигментной дегенерацией сетчатки, амаврозом Лебера, синдромом Крузона, гранулярной дистрофией роговицы, синдромом Дауна, синдромом Марфана и синдромом голубых склер. Необходимо отметить, что у 68% пациентов с диагнозом кератоконус обнаруживается та или иная патология соединительной ткани. Кроме того, кератоконус может сопутствовать психическим заболеваниям, например, шизофрении.
Видео специалиста
Описан аутосомно-доминантный тип, по которому кератоконус наследуется членами одной семьи. Передача происходит по мужской линии. Научные исследования, которые проводились в США, позволили определить локус генов, которые ответственны за появление кератоконуса. Ученые считают, что это ген COL6A1 с ДНК, который кодирует продуцирование коллагена IV типа. В настоящее время ход исследований продолжается.[1]
Подробнее о гене кератоконуса >>>
Эндокринная теория появилась одной из первых. Согласно ей, появление кератоконуса связывалось с нарушением функций желез внутренней секреции, которое сопровождается расстройством гипофизарно-диэнцефальной системы, гипо – или гипертиреодидизмом, снижением 17-кетостероидов, адипозо-гениальной недостаточностью. Немаловажно, что наибольшее прогрессирование кератоконуса отмечается во время пубертатного периода, во время обусловленной ростом организма активизацией желез внутренней секреции.
Была предложена также вирусная теория. Она появилась по причине того, что у пациентов с диагнозом кератоконус в 80% случаев диагностировалась инфицированность гепатитом В.
Существует обменная теория. Во время исследований в жидкости передней камеры глаза у больных с кератоконусом была выявлена сниженная активность глутатион-редуктазы, а также глюкозо-6-фосфат-дегидрогиназы. Вследствие этих ферментативных расстройств увеличивается уровень перекисного окисления липидов, что становится причиной активации выброса лизосомальных гидролитических ферментов, которые приводят к лизису структур внутри клеток.
Аллергическая теория. Согласно ей кератоконус возникает на фоне заболеваний аллергической этиологии: при астме, аллергических блефароконъюнктивитах, экземе, сенной лихорадке. Механизм патологии предположительно вызывается нарушением иммунного гомеостаза вследствие увеличения Ig M, C3, C4 компонентов комплимента. Обнаружилось, что с прогрессированием кератоконуса усиливается дефективность Т-супрессоров и происходит увеличение IG, что становится причиной срыва аутотолерантности к антигенам роговой оболочки. В биоптатах конъюнктивы при кератоконусе выявляются характерные признаки иммунного воспаления: высокая инфильтрация моноцитами, макрофагами, лимфоцитами, клетками плазмы и высокая концентрация тучных клеток. 35% пациентов с кератоконусом имеют атопические заболевания [2].
Возникновение кератоконуса также связывают с механической травматизацией. Это происходит в случае постоянного повреждения эпителиального слоя вследствие длительного ношения жеских контактных линз, а также расчесывания век, частого при аллергических реакциях. Такая постоянная травматизация становится причиной запуска патологических процессов: хронического апоптоза кератоцитов – повышения лизосомальных ферментов, а также ингибиторов протеиназы – деструкции коллагена, и в дальнейшем – развитие в эпителии роговицы дегенеративных процессов [3].
Одним словом - получается порочный круг, когда на фоне снижения зрения пациент вынужден носить контактные линзы, которые травмируют поверхность роговицы и вызывают воспалительную реакцию, которая вызывает зуд и раздражение, пациент чешет глаза, усиливая при этом воспаление.[4].
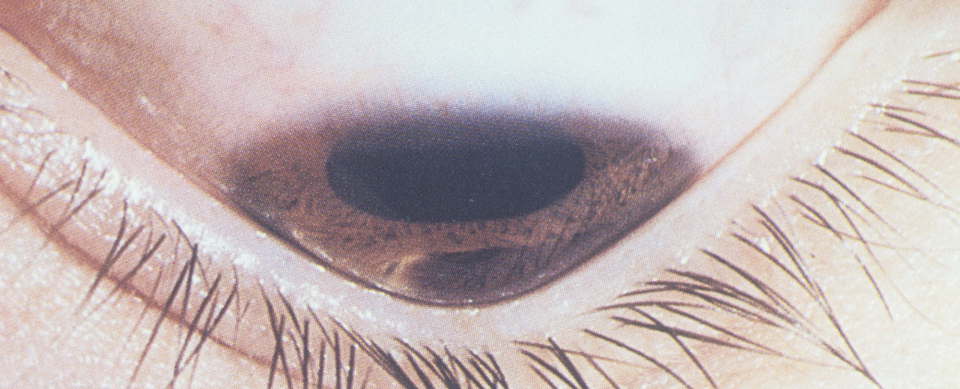
Вторичный кератоконус может развиться вследствие воспалительных заболеваний роговой оболочки, травм, ожогов и приводящих к эктазии послеоперационных осложнений.
Существует также теория факторов внешней среды. Обосрнованием внешнего воздействия служит наблюдение за популяциями людей, подврегающимися тому или иному воздействию: солнечному излучению, радиации и т.д. Так, был замечен рост заболеваемости кератокоунсом в Украине и Беларуси в 1986 году, после аваррии на Чернобыльской АЭС, повыешенный уровень заболеваемости в Челябинске (город с неблагоприятной экологической обстановкой) по сравлению с Уралом.[5].
Механизм развития кератоконуса
Запуск апоптоза кератоцитов приводит к нарушению структуры волокон коллагена. Вследствие того, что расположение и порядок стромальных пластин нарушаются, плотность эндотелиальных клеток снижается, возникает «разряжение» стромы и начинается потеря одной из важнейших функций роговой оболочки – сферичности. Клеточные структуры приходят в беспорядок, их форма изменяется. Возможно образование помутнений в боуменовой мембране на ранних стадиях заболевания.
На более поздних стадиях при растяжении стромы роговичные платины разъединяются, возникают расположенные параллельно линии Фогта. Позднее в зоне вершины кератоконуса наблюдается образование истончений и линий рубцевания. Тяжелые формы этой патологии могут сопровождаться возникновением разрывов и трещин. Характерным только для кератоконуса (патогномоничным) симптомом является формирование кольца Фляйшнера – пигментного субэпителиального кольца зеленого или коричнево-желтого цвета. Вследствие отложения гемосидерина отдельные его дуги могут появляться вокруг вершины кератоконуса. У 7% пациентов наблюдается проявление различных эпителиопатий. На поздних стадиях заболевания конически измененная роговая оболочка при взгляде вниз вызывает выпячивание верхнего века и Y-образную выемку на конъюнктиве нижнего века – эти явления носят название симптома Мансона.

Повреждение десцеметовой оболочки приводит к пропитыванию роговицы влагой из передней камеры глаза, оводнению роговой оболочки, что клинически проявляется как пятно молочно-белого цвета. Происходит усиление рубцевания роговицы. Это сопровождается болью и резким ухудшением зрения. Восстановление прозрачности может происходить на протяжении 6–8 недель.
Терминальная стадия кератоконуса грозит возможным частичным разрывом роговицы. При этом наблюдается образование на ее поверхности заполненных жидкостью булл. В дальнейшем существует высокий риск полного разрыва роговой оболочки и утраты глаза, поэтому необходима экстренная операция по пересадке донорской роговицы.
Список использованных источников
- Hum Mol Genet. 2002 May 1;11(9):1029-36. VSX1: a gene for posterior polymorphous dystrophy and keratoconus. Héon E1, Greenberg A, Kopp KK, Rootman D, Vincent AL, Billingsley G, Priston M, Dorval KM, Chow RL, McInnes RR, Heathcote G, Westall C, Sutphin JE, Semina E, Bremner R, Stone EM. PMID: 11978762 DOI: 10.1093/hmg/11.9.1029
- Севостьянов Е.Н., Горскова Е.Н., Экгардт В.Ф. Кератоконус (этиология, патогенез, медикаментозное лечение): Учебное пособие. Челябинск: Кафедра офтальмологии, лаборатория контактной коррекции областной клинической больницы; 2005.
- Святковская Т.Я., Малкуга Л.Д. Биохимические исследования при кератоконусе // Брошевские чтения: Труды Всероссийской конф., посвященные 100-летию со дня рождения проф.Т.И.Ерошевского.- Самара, 2002.- С.542.
- Galvis V1, Sherwin T2, Tello A1, Merayo J3, Barrera R4, Acera A5. Eye (Lond). 2015 Jul;29(7):843-59. doi: 10.1038/eye.2015.63. Epub 2015 May 1. Keratoconus: an inflammatory disorder?
- Горскова Е.Н., Севостьянов Е.Н. Эпидемиология кератоконуса на Урале // Вест. Офтальмол. 1998. - №4
Задать уточняющие вопросы и записаться на прием в нашу клинику вы можете онлайн или по телефону в Москве: +7(495)369-17-15.
Наши контакты:
Мы работаем на базе "Клиники амбулаторной михрохирургии глаза" и находимся в 2 минутах ходьбы от станции метро "Тимирязевская" (ул. Яблочкова, д.21 к.3 , 2-й этаж):
Присоединяйтесь:
Безналичная оплата






 OK
OK Telegram
Telegram
